Virtual Reality setzt sich jetzt auch in der Medizin durch: Mit dem Start Up VIREED erscheint eine VR Plattform für medizinische Notfallsimulation auf dem Markt. Aber wie real ist die virtuelle Lernerfahrung wirklich?
Charlotte setzt die Brille ab, zieht die Handschuhe aus und wischt sich die feuchten Hände an ihrer Jeans ab. Vor wenigen Sekunden stand sie noch in einem Krankenzimmer des UKE Hamburg und brachte das Kammerflimmern eines Patienten mittels Defibrillator auf den Nullstand. Mit Erfolg. Das hätte allerdings auch anders ausgehen können.
In Wirklichkeit befindet sich die angehende Medizinstudentin nicht im Uniklinikum, sondern in einem Raum zwischen Computern, Schreibtischen und Druckern. Die Brille, die sie bis gerade trug, ist Teil der Virtual Reality Experience des Bildungsprogramms von VIREED, einem Start Up für medizinische Notfallsimulation. Charlotte studiert im zehnten Semester Medizin. Im Laufe dieser fünf Jahre hat sie nur ihren Kommilitonen oder einer Puppe eine Beatmungsmaske aufgesetzt. Das Gefühl, für ein Menschenleben verantwortlich zu sein, kennt sie aus ihrem Studium nicht.

„Aktuell lernt man im Medizinstudium vor allem Theorien. Teilweise werden zwar Notfallsituationen in Form von Rollenspielen nachgestellt, aber es fehlen Routine und die Konfrontation mit dem Ernstfall. Unsere Virtual Reality Plattform versucht diese emotionale Lücke zu schließen“, erklärt Nick Wiese, CEO und Co-Founder des 2017 gegründeten Start Ups. Bisher bietet die Software ein Lernszenario, bestehend aus 15 Lernschritten, an.
Reanimation durch die VR-Brille
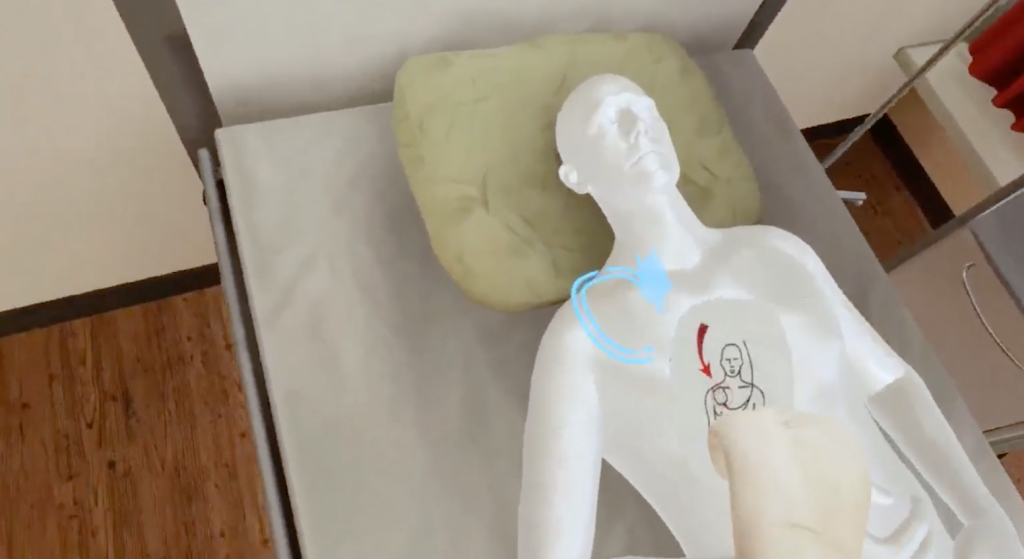
Zu Beginn der Simulation setzt Charlotte die Virtual Reality Brille auf und zieht die dazugehörigen Handschuhe an. Von einer Sekunde auf die andere steht sie im UKE Hamburg. Eine weiße Tafel erscheint vor ihr und zeigt zwei Übungsszenarien an: „cardiopulmonale Reanimation“ oder „OP Instrumente“. Sie hebt den Arm, zeigt auf die erste Option und desinfiziert im nächsten Schritt ihre Hände.
Charlotte befindet sich jetzt in einem weiß gestrichenen, steril aussehenden Krankenzimmer, direkt vor dem Bett eines reglosen Patienten. Es erscheint ein neues Infoboard, auf dem eine konkrete Handlungsanweisung und eine allgemeine Information stehen. Getreu der Anweisung fühlt Charlotte den Puls des Patienten, um diesen auf Vitalzeichen zu überprüfen. Der Blutdrucktafel zu ihrer Linken entnimmt sie: Kammerflimmern! Sie spürt, wie sich ihr eigener Pulsschlag erhöht. Auf ihrer Stirn bilden sich Schweißperlen. Dabei bemerkt sie eine neue Anweisung auf der weißen Infotafel vor sich. In der realen Welt greift sie in ihre Hosentasche, zieht dabei ein Smartphone in ihr virtuelles Sichtfeld, und wählt die Notfall-Nummer 2000.

Nichts tut sich. Sie ist auf sich selbst gestellt. Wenn Charlotte den Patienten am Leben halten will, muss sie die Anweisungen der Infotafeln im Detail befolgen. Sie öffnet schnell den roten quadratischen Koffer, den sie von der Wand genommen hat und platziert die Pads des Defibrillators auf der Brust ihres Patienten. Sie drückt den dicken weißen Knopf des Gerätes, das vor ihr in dem geöffneten Koffer liegt. Der Patient ist wieder stabil und die Simulation beendet. Nach dem Absetzen der Brille resümiert Charlotte: „Ich besuche momentan einen praktischen Notfallkurs im Rahmen meines Studiums. Diese Kurse sollen zwar auch Prozessabfolgen vermitteln, wie beispielsweise das Vorgehen bei einer Vergiftung oder einem Asthmaanfall, aber dabei spürt man nicht den Ernst der Lage. Das gerade war ein extrem emotionales Erlebnis.“
Erste Studie mit dem UKE
Irgendwann – vielleicht in zehn Jahren – sollen Studierende, Ärzte und medizinisches Fachpersonal in verschiedenste Szenarien eintauchen können und relevante Prozessabfolgen auf hohem Standard virtuell lernen. Dieses Lernerlebnis soll in Zukunft auch als Gruppe erfahrbar sein. „Es ist nur noch eine Frage der Zeit, bis der 3D Scan von Gesichtern es ermöglicht, Identitäten in die virtuelle Welt zu reproduzieren. So können die User miteinander in Interaktion treten, indem sie sich gegenseitig sehen und über die reale Welt verbal miteinander kommunizieren“, erklärt Co-Founder Arne Urff.
„Operationen am offenen Herzen von bekannten New Yorker Chirurgen wird jeder irgendwann aus der ersten Reihe miterleben und beliebig oft wiederholen können.“
Bisher findet die Software keine Verwendung an Universitäten. Für 2019 planen VIREED und das UKE Hamburg eine gemeinsame Studie mit Medizinstudierenden, welche die Plattform auf ihren Lernerfolg untersuchen soll. „Bis dahin gibt es noch einiges an der Software zu optimieren“, erklären Wiese und Urff.
Wo liegen die Grenzen von Virtual Reality in der Simulation medizinischer Notfälle?
Technisch wird es in unmittelbarer Zukunft keine Einschränkungen mehr geben. Es werden irgendwann spezielle Handschuhe auf den Markt kommen, mit denen sich jeder medizinische Eingriff nachahmen lässt. Der Umgang mit dem Skalpell oder das Nähen einer offenen Wunde sind dann virtuell erlernbar. Allerdings sieht Nick Wiese hier ethische Grenzen. Die virtuelle Simulation ist für ihn nur im Rahmen der Prozessvermittlung vertretbar. Virtuell durchgeführte Operationen am Menschen würden verharmlost. Es fehle die Nähe zum Menschen. „Letztendlich kommt es auch darauf an, um welches medizinische Gebiet es sich handelt. Ein virtueller gynäkologischer Eingriff wäre zum Beispiel fraglich. Aus welchen realen Fällen kämen hier die Informationen? Da kommen insbesondere auch rechtliche Belange ins Spiel”, so Wiese. Deshalb geht es bei VIREED um das Erlernen von Arbeitsabläufen im medizinischen Kontext. Die in der Plattform verwendeten Daten stammen aus dem Wissensportfolio von Ärzten und Medizinern, die auf Erfahrungsbasis beurteilen. Ein Fall kann die unterschiedliche Reaktion von Patienten auf ein Medikament sein.
Gesundheitliche und psychische Einflüsse auf den Nutzer
Häufig steht Virtual Reality in der Kritik, dem Nutzer gesundheitliche Schäden zufügen. Die Rede ist von Motion Sickness. Dabei handelt es sich um einen Zustand körperlicher und geistiger Erschöpfung, begleitet von Übelkeit und Unwohlsein. Wiese erklärt, dass es sich dabei um ein Missverständnis in der gesamten Forschung handle. Er beschreibt Motion Sickness als Konsequenz schlechter Hardware, der es misslingt, die visuelle Wahrnehmung mit der körperlichen in Einklang zu bringen. Dies ist zum Beispiel bei den für das iPhone konzipierten VR Brillen der Fall. Die Folge des wackelnden und schlecht auflösenden Bildes ist häufig ein flauer Magen. Die Technik muss also gewissen Standards entsprechen: Je realer das Erlebnis dem Nutzer erscheint und je stärker die Sinneswahrnehmungen übereinstimmen, desto besser ist die Übertragbarkeit des Gelernten und das Ausbleiben der Motion Sickness.
Mit Virtual Reality bekommt die medizinische Ausbildung eine neue Facette. Ob Vorlesungsinhalte in Zukunft häufiger im virtuellen Raum als im Hörsaal stattfinden, wird sich zeigen.
Luisa Höppner, Jahrgang 1994, ist eine Frau, die zu ihrem Wort steht. Einmal meldete sie sich nach einigen Flaschen Bier für einen Marathon am Folgetag an und legte die 42 Kilometer zwölf Stunden später tatsächlich erfolgreich zurück. Luisa hat ihren Bachelor in Kommunikationswissenschaften gemacht und bringt Expertise in den Bereichen Lokaljournalismus, Social Media und Fotografie mit. An einem perfekten Tag erklimmt die geborene Münsteranerin mit einer Kamera um den Hals Berge in Südostasien und kocht danach mit einer Truppe von Leuten ein leckeres Curry. Seit März 2018 wohnt Luisa in einer WG in St. Georg, wo sich ihre vier Mitbewohner an ihrer neuesten Leidenschaft erfreuen: elektronische Musik auflegen. Kürzel: lh